O Que é Diabetes?
Diabetes mellitus é uma condição crônica caracterizada por níveis elevados de glicose no sangue (hiperglicemia). Ela ocorre quando o organismo não produz insulina suficiente ou quando as células não respondem adequadamente à insulina, o hormônio responsável pela regulação da glicose.
Causas da Diabetes
As causas variam dependendo do tipo, mas alguns fatores de risco incluem:
- Fatores Genéticos: Histórico familiar de diabetes aumenta a probabilidade.
- Estilo de Vida e Dieta: Dieta rica em açúcares e gorduras, falta de exercício e excesso de peso são fatores que contribuem para o tipo 2.
- Doenças Autoimunes: No tipo 1, o sistema imunológico ataca as células produtoras de insulina do pâncreas.
Tipos de Diabetes
- Tipo 1: É uma doença autoimune, onde o sistema imunológico destrói as células do pâncreas que produzem insulina. Geralmente diagnosticado em crianças e jovens, o tratamento depende de injeções diárias de insulina.
- Tipo 2: É o tipo mais comum e está geralmente associado ao estilo de vida e genética. Ocorre quando o corpo não usa insulina adequadamente ou produz em quantidade insuficiente. Atinge principalmente adultos, mas está crescendo entre jovens devido a maus hábitos alimentares e sedentarismo.
- Gestacional: Aparece durante a gravidez e, em geral, desaparece após o parto. Porém, aumenta o risco de desenvolver o tipo 2 no futuro.
- Pré-Diabetes: Caracteriza-se por níveis de glicose mais altos que o normal, mas não o suficiente para diagnóstico. Pode evoluir para o tipo 2 se não houver mudanças no estilo de vida.

Efeitos e Complicações do Diabetes
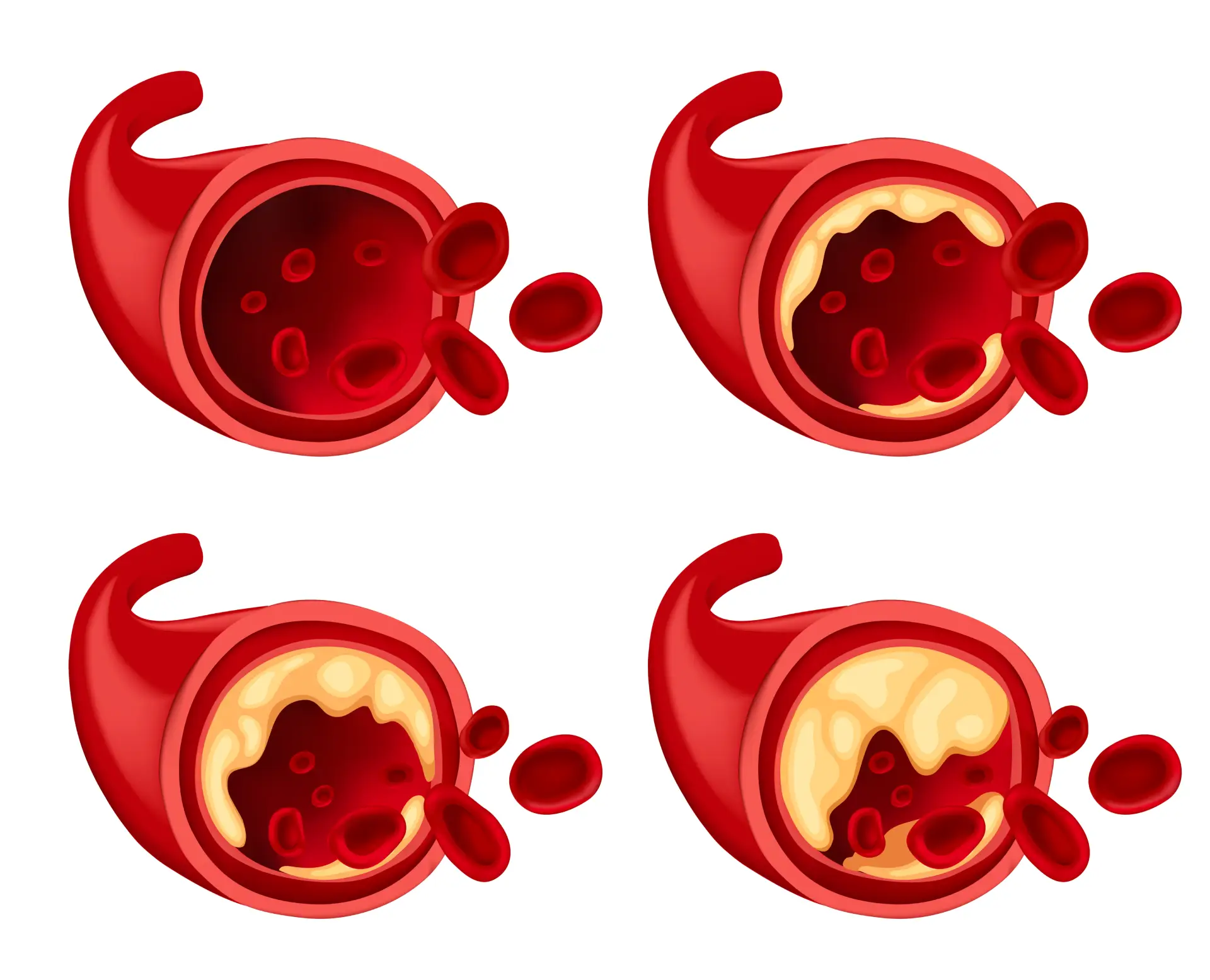
- Problemas Cardiovasculares: Aumenta o risco de doenças cardíacas, hipertensão e AVC.
- Danos aos Nervos (Neuropatia): Pode causar dores, formigamento e perda de sensibilidade, especialmente nas extremidades.
- Complicações Renais (Nefropatia): Pode danificar os rins, levando a insuficiência renal.
- Problemas Visuais: Como a retinopatia diabética, que pode levar à cegueira.
- Cicatrização Lenta: A cicatrização de feridas é mais lenta em diabéticos, aumentando o risco de infecções.
Tratamentos
- Medicação e Insulina: Insulina para o tipo 1 e medicamentos como metformina para o tipo 2.
- Mudanças na Dieta: Evitar carboidratos simples, reduzir açúcares e priorizar fibras e proteínas magras ajuda a controlar a glicemia.
- Atividade Física Regular: Exercícios ajudam a regular os níveis de glicose no sangue, melhorando a sensibilidade à insulina.
- Monitoramento: Medir regularmente os níveis de glicose é fundamental para ajustes na dieta e medicação.
- Cirurgia Bariátrica: Em alguns casos de obesidade severa com o tipo 2, a cirurgia pode ajudar a controlar a glicose e reduzir a necessidade de medicamentos.
Cuidados e Dicas
- Monitoramento Frequente da Glicose: Acompanhamento diário é fundamental para evitar hipoglicemia ou hiperglicemia.
- Saúde Mental e Apoio: Viver com diabetes pode ser desafiador. Grupos de apoio e aconselhamento ajudam a reduzir o estresse e manter a motivação para seguir o tratamento.
- Cuidados com os Pés: Devido ao risco de neuropatia e má cicatrização, inspecionar e cuidar dos pés diariamente é essencial.
- Hidratação e Alimentação Balanceada: Hidratação constante e refeições equilibradas ajudam a manter níveis estáveis de glicose.
Referências
- American Diabetes Association. “Standards of Medical Care in Diabetes.”
- International Diabetes Federation. “Diabetes Atlas and Guidelines.”
- National Institute of Diabetes and Digestive and Kidney Diseases. “Types of Diabetes and Management Approaches.”